Dünya Covid-19’la uğraşmaya devam ediyor

Koronavirüs hastalığı artık herkes tarafından bilindiği gibi şiddetli akut solunum yolu sendromu koronavirüsü 2'nin (SARS-CoV-2) neden olduğu bulaşıcı bir solunum yolu hastalığı. İlk olarak Çin’de sıradışı göz bulgularına dikkat çeken ve sonrasında COVID-19 nedeniyle hayatını kaybeden Dr. Li Wenliang’ın kuşkulandığı bir hastalık. Ardından yine Çin’de nedeni saptanamayan pnömoni vakalarının bildirilmesiyle kamuoyundan artık gizlenemeyecek duruma gelen hastalığın etkeni, 7 Ocak 2020’de tanımlandı: SARS-CoV-2.
 Hastalığın dünyaya yayılması ise küreselleşmenin etkisiyle çok hızlı oldu. 13 Ocak tarihinde Çin dışında ilk vaka Tayland’dan bildirildi, devamında ise ocak ayı boyunca vaka görülen ülke sayısı hızla artarak 30 Ocak tarihinde Dünya Sağlık Örgütü (DSÖ) tarafından “Uluslararası Öneme Sahip Halk Sağlığı Acil Durumu” ilan edecek duruma ulaştı. 11 Mart 2020 tarihinde ise DSÖ tarafından sorunun tüm dünyayı ilgilendirdiği pandemi ilan edilmesi suretiyle dünyaya duyuruldu. Türkiye’de de doğrulanmış ilk COVID-19 vakası da pandeminin ilan edildiği 11 Mart 2020 tarihinde açıklandı ve ilk resmi ölüm de 17 Mart 2020 tarihinde de duyuruldu.
Hastalığın dünyaya yayılması ise küreselleşmenin etkisiyle çok hızlı oldu. 13 Ocak tarihinde Çin dışında ilk vaka Tayland’dan bildirildi, devamında ise ocak ayı boyunca vaka görülen ülke sayısı hızla artarak 30 Ocak tarihinde Dünya Sağlık Örgütü (DSÖ) tarafından “Uluslararası Öneme Sahip Halk Sağlığı Acil Durumu” ilan edecek duruma ulaştı. 11 Mart 2020 tarihinde ise DSÖ tarafından sorunun tüm dünyayı ilgilendirdiği pandemi ilan edilmesi suretiyle dünyaya duyuruldu. Türkiye’de de doğrulanmış ilk COVID-19 vakası da pandeminin ilan edildiği 11 Mart 2020 tarihinde açıklandı ve ilk resmi ölüm de 17 Mart 2020 tarihinde de duyuruldu.
İlk salgın değil
Salgın tarihi incelendiğinde COVID-19’un koronavirüsün ilk salgını olmadığını görülebilir. Gerçekten de koronavirüs Şubat 2003’te Çin Halk Cumhuriyeti’nde “Akut Solunumsal Sendromu”na (SARS-CoV-1) yol açtı ve 8 ay süren bu salgın 8 bin 98 doğrulanmış vaka ve 774 ölümle sonuçlandı. Bu salgından yaklaşık on yıl sonra 2013 yılında “Ortadoğu Solunum Sendromu” (MERS-Cov) olarak adlandırılan ve yüksek patojeniteye sahip yeni bir koronavirüs salgını Suudi Arabistan’da ortaya çıküı. Develerin bulaş kaynağı olduğu bu salgın da 27 ülkede, 2 bin doğrulanmış vaka ve 803 ölüme neden oldu. Son koronavirüs salgınından altı yıl sonra tüm dünya SARS-CoV-2 pandemisi ile uğraşıyor.
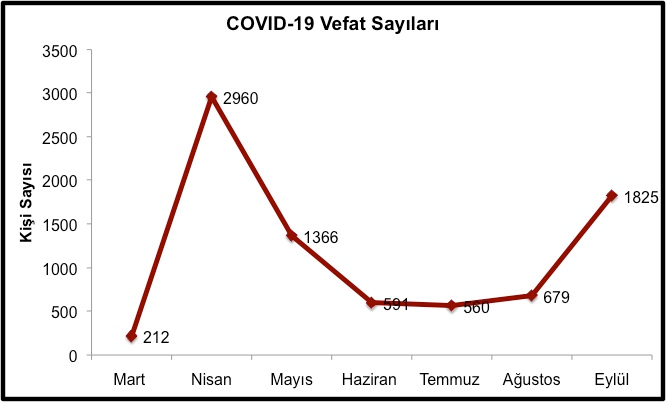
Bugün itibariyle dünya sekiz, Türkiye altı ayı aşkın bir süredir COVID-19 pandemisi ile mücadele ediyor. 1 Ekim 2020 tarihi itibariyle tüm dünyada vaka sayısı 34 milyonu, yaşamını kaybedenlerin sayısı da 1 milyonu aşmış durumda. Türkiye’de ise resmi hasta sayısı 320 bin 70, ölü sayısı ise 8 bin 262. Sağlık Bakanlığı’nın verileri de COVID-19’a bağlı vefat sayılarının, nisan ayında pik yaptığını, sonrasında azalma trendine girdiğini, ancak ağustos ayı itibariyle artmaya başladığını, eylül ayında ise salgının Türkiye’yi etkilediği dönemden bu yana en yüksek ikinci ay olma seviyesine çıktığını gösteriyor (Şekil 1). Kuşkusuz bu durum, ağustos ayından itibaren salgının kontrolden çıktığına yönelik bir işaret.
Şekil 1: Türkiye’deki vefat sayıları
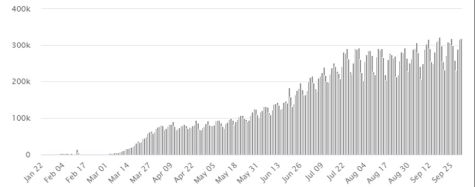
Ne yazık ki salgın bugün itibariyle gerek dünyada gerekse Türkiye’de kontrol altına alınamadı. Ekim ayına girdiğimiz gün itibarıyla dünyada günlük yeni vaka sayısı 300 binin üzerinde olup geometrik artış devam ediyor (Şekil 2).
Şekil 2: Dünyadaki COVID-19 yeni vaka sayısı[1]
Yakınma ve klinik ağırlık
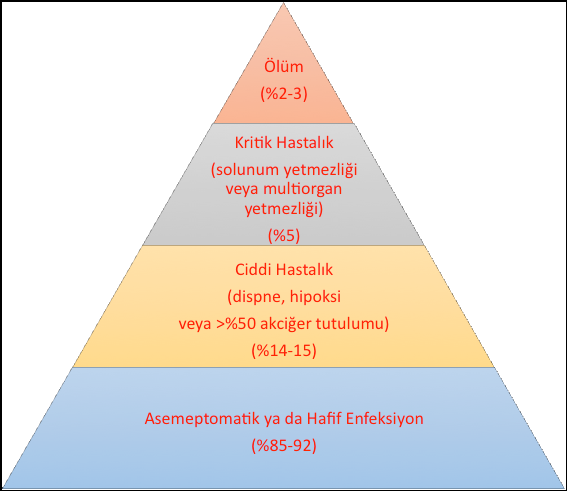
COVID-19 hastalığında en sık görülen yakınmalar ateş, kuru öksürük, yorgunluk ve nefes darlığı. Ancak genel vücut kırgınlığı, kas – boğaz – baş – eklem ağrısı, kaslarda güçsüzlük ve ishal de görülebiliyor. Bazı çalışmalarda koku ve tat duyusu kaybı, görme bozuklukları olduğu ve bu yakınmaların merkezi sinir sistemi tutulumuna işaret ettiği biliniyor. Benzer biçimde solunum güçlüğü ve oksijen düzeyinin düşmesi de hastalığın ağırlığını gösteren yakınma ve bulgulardır. Ancak unutulmamalı ki, COVID-19 hastalığı, çoğu insanda hafif yakınmalarla atlatılabiliyor ve hatta ortalama beş insandan birisinde hastalık hiçbir yakınmaya yol açmıyor. Yakınması olmayan ya da yakınmaları geç başlayan ve hafif seyrederek hastalığı geçiren kişi oranı yüzde 85-92 düzeyinde (Şekil 3)[2],[3] Bu nedenle Dünya Sağlık Örgütü, yakınmaların olup olmadığına ve hastalığın ağırlığına bakmaksızın COVID-19 PCR pozitif tüm olguları “Doğrulanmış Vaka” olarak tanımlıyor ve ülkelerdeki hastalığın yükünü bu kritere göre yayınlıyor.
Şekil 3: COVID-19 hastalığının ağırlık durumu
Bulaşma ve tanı
COVID-19 hastalığına yol açan SARS-CoV-2 virüsü damlacık yolu ile bulaşıyor. Son dönemde yapılan bilimsel araştırmalar daha az olmakla birlikte aerosol yoluyla da yayılabildiğini gösterdi. Bu nedenle damlacık yolu hastalıklarını önlemeyi sağlayan maske, mesafe ve hijyen uygulamaları bulaşmayı önlüyor. Aerosol bulaşı önlemek için ise klimatize ortamlardan uzak durulması ve mekânların iç ortam hava kirliliğin doğal havalandırma yolu ile giderilmesi gerekli.
COVID-19 hastalığının standart tanı yöntemi gerçek zamanlı revers transkriptaz polimeraz zincir reaksiyonu (rRT-PCR)’dur. Bu test için kişinin boğaz ve burundan alınacak sürüntü ya da balgam gibi alt solunum yollarından alınmış örnekler gereklidir. Araştırmalar testin hastaları tespit etmedeki duyarlılığın yüzde 60'lar düzeyinde olduğunu gösteriyor. Güncel hayat deneyimleri alınma biçimi, örneğin transferi ve bekleme gibi nedenlerden dolayı duyarlılığın daha düşük olduğuna işaret ediyor. Testin nispeten düşük duyarlılığı nedeniyle hastalığın tanısında laboratuvar ve görüntüleme yöntemleri de kullanılıyor. Dünya Sağlık Örgütü, COVID-19 PCR test pozitifliği olan her kişiyi yakınması olsun ya da olmasın “Doğrulanmış Vaka” olarak kabul etmenin ötesinde PCR test pozitifliği olmasa da klinik – laboratuvar ve görüntüleme yöntemiyle COVID-19 düşünülen kişileri de “Olası Vaka” olarak kabul ediyor.
Tedavi ve korunma
SARS-CoV-2’ye etkili olan bir tedavi biçimi bugün itibariyle yok. Bu nedenle SARS-CoV-2’ye yönelik etkili yeni antiviral tedavilere gereksinim duyulduğu açık. Bugün itibariyle hastalığın antiviral tedavisinde virüslere etkili kimi ilaçlar kullanılıyor. Bu ilaçlar arasında Remdesivir ve Favipiravir kısmen de olsa etkili bulunan ilaçlar. Türkiye ve Rusya’da yaygın olarak kullanılan Hidroksiklorokin’in ise etkili olmadığı ve yan etkilere yol açtığı gösterildi. Öte yandan COVID-19 hastalığının yaş arttıkça, şişmanlık ve kronik hastalıklar oldukça ya da tütün kullanımı bulundukça daha ağır geçirildiği ve hayati tehlikeye yol açtığı görülüyor.
Toplumun COVID-19’dan korunmasının en etkili yolu COVID-19 PCR pozitif tüm hasta kişilerin saptanıp iyileşene kadar toplumsal temastan izole edilmesidir. Bu nedenle salgının baskılanması için öncelikli ve önemli olan yakınması olup hastanede tedavi gören hastalardan ziyade, yakınması olmayan PCR pozitif hastaların toplumda belirlenip bulaşın artmaması için bu kişilerin 14 gün süreyle izolasyonunun sağlanmasıdır. Bu uygulama enfeksiyon zincirinin kırılarak salgının bitirilmesi için temel şarttır. Aksi durumda hastanede yatan hastaların tedavi edilmesine yönelen bir salgın stratejisi hastalığın toplum genelinde yayılmasını engelleyemeyecektir. Bu nedenle pandeminin hastanelerde değil, birinci basamağın çalışma alanı olan toplum genelinde ancak kazanılabileceği aşikar. Bu çerçevede filyasyon çalışmaları, şeffaf veri paylaşımı ve yaygın test yapılması salgını kontrol altına alacak temel yaklaşımlar. Öte yandan COVID-19 pandemisinin neden olacağı sağlık hizmet yükünü azaltmak ve kişilerin sağlığını korumak için 6 aydan büyük herkese, risk gruplarını önceleyerek, grip (influenza) aşısı yapılması gerekli. Benzer biçimde 65 yaş üstü bireyler, kronik bronşit, astım, kronik böbrek ve kalp hastalığı ya da kanser hastalığı bulunanlara ise ayrıca zatürre aşısı yapılmalı.
COVID-19 aşı araştırmaları
Eylül ayı itibariyle dünyada 34’ü klinik aşamada olmak üzere toplam 176 aşı çalışması var. Bu 176 aşı içerisinde 11 tanesi ülkemizde yürütülüyor. Ancak ülkemizdeki aşı araştırmalarının hiçbiri klinik aşamaya geçmedi. Ne yazık ki Refik Saydam Hıfzısıhha Kurumu’nda aşı üretimi durdurulduğundan ve söz konusu merkez takip eden yıllarda kapatıldığından dolayı ülkemizde lisanlı aşı üretilmiyor. Dünya genelinde COVID-19’a yönelik etkili aşının toplumun geniş kesimlerine uygulanabilmesi için oldukça zamana ihtiyaç olduğu ve tüm insanlar için yeterli dozun üretiminin de yılları bulabileceği öngörülüyor. Bu nedenle en azından önümüzdeki bir yılda aşı olmadan COVID-19 mücadelesinin sürdürüleceği dikkate alınarak stratejinin şekillendirilmesi gerekli.
Bitirirken

COVID-19 başta olmak üzere yaşanan salgınlar hayvanlardan insanlara geçen zoonotik hastalıklara artık başka bir bakış açısıyla yaklaşmamız gerektiğini gösteriyor. Çünkü zoonotik enfeksiyonlar, insanın, hayvanın ve çevrenin (doğanın) sağlığını birlikte etkileyen çok yönlü hastalıklardır. Bu nedenle bu tür enfeksiyonlardan korunmada da sadece insan sağlığını değil, hayvan ve çevre (doğa) sağlığına ilişkin de önlemlerin geliştirilmesi zorunludur. Ancak gerek dünyada gerekse Türkiye’de uygulanan ekonomi ve kazanç eksenli politikalar, üretim ilişkileri ve her durumda kârı önceleyen neoliberal politikalar yerkürenin kaynaklarını sorumsuzca tüketerek ekosistem üzerine geri dönülmesi çok zor bedellere yol açıyor. Artan nüfus ile birlikte tarım ve hayvancılığın neoliberal eksende endüstriyelleşmesi diğer türlerin yok olmasına yol açtığı gibi insanlara da SARS-CoV-2 gibi yeni virüs ve onların neden olduğu hastalıkları da “hediye” ediyor. Salgın hastalıklar bize dünyanın doğal yaşam dengesini bozduğumuz zaman ufacık bir virüsün hayat için nasıl bir tehdit oluşturabileceğini yüzbinlerce kayıpla gösterdi. Bu nedenle dünyanın ısınmasının yol açtığı iklim krizi sonuçlarını artık sadece iklimsel anomaliler olarak değil, hayvanlardan kaynaklanan hastalıkların salgınlar yapması biçiminde de yaşadığımızı görmemiz gerekli. Bu nedenle artık tüketim odaklı bir yaşam şeklinden ekosisteme duyarlı bir yaşam şeklinde evrilmenin tam zamanı.
Biliyoruz ki, başka bir dünya mümkündür…. (NA/RT)






_(1).jpg)